Net-lytse sellige longkanker (NSCLC) is ferantwurdlik foar sawat 80%-85% fan it totale oantal longkankers, en sjirurgyske reseksje is de meast effektive manier foar de radikale behanneling fan iere NSCLC. Mei mar in fermindering fan 15% yn weromkommen en in ferbettering fan 5% yn 5-jierrige oerlibjen nei perioperative gemoterapy, is der lykwols in enoarme ûnfoldochte klinyske need.
Perioperative immunoterapy foar NSCLC is in nije ûndersykshotspot yn 'e lêste jierren, en de resultaten fan in oantal randomisearre kontroleare proeven yn faze 3 hawwe de wichtige posysje fan perioperative immunoterapy fêststeld.
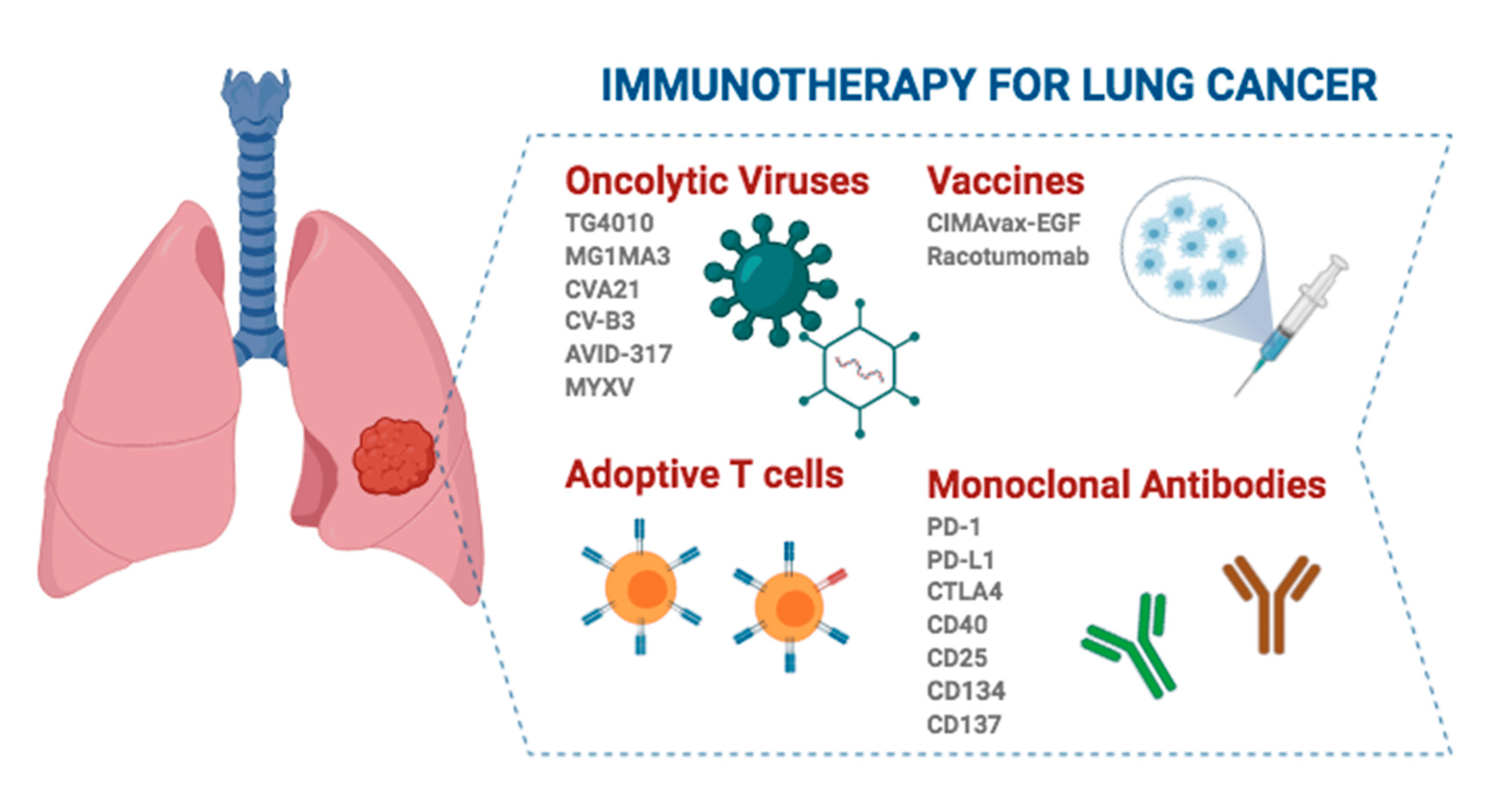
Immunoterapy foar pasjinten mei operearbere net-lytse sellige longkanker (NSCLC) yn in ier stadium hat de lêste jierren wichtige foarútgong boekt, en dizze behannelingstrategy ferlingt net allinich it oerlibjen fan pasjinten, mar ferbetteret ek de kwaliteit fan libben, en biedt in effektive oanfolling op tradisjonele sjirurgy.
Ofhinklik fan wannear't immunoterapy wurdt tapast, binne d'r trije haadpatroanen fan immunoterapy yn 'e behanneling fan operearbere NSCLC yn in ier stadium:
1. Allinnich neoadjuvante immunoterapy: Immunoterapy wurdt foar de operaasje útfierd om de grutte fan 'e tumor te ferminderjen en it risiko op weromkommen te ferminderjen. De CheckMate 816-stúdzje [1] liet sjen dat immunoterapy yn kombinaasje mei gemoterapy de evenemintfrije oerlibjenstiid (EFS) yn 'e neoadjuvante faze signifikant ferbettere yn ferliking mei allinnich gemoterapy. Derneist kin neoadjuvante immunoterapy ek it weromkommenspersintaazje ferminderje, wylst it patologyske folsleine responspersintaazje (pCR) fan pasjinten ferbetteret, wêrtroch't de kâns op postoperative weromkommen ferminderet.
2. Perioperative immunoterapy (neoadjuvant + adjuvant): Yn dizze modus wurdt immunoterapy foar en nei de operaasje tapast om it antitumor-effekt te maksimalisearjen en de minimale oerbleaune laesjes nei de operaasje fierder te ferwiderjen. It kearndoel fan dit behannelingmodel is it ferbetterjen fan lange-termyn oerlibjen en genêzingsraten foar tumorpasjinten troch immunoterapy te kombinearjen yn 'e neoadjuvante (pre-operatyf) en adjuvante (post-operatyf) stadia. Keykeynote 671 is in fertsjintwurdiger fan dit model [2]. As de ienige randomisearre kontroleare proef (RCT) mei positive EFS- en OS-eindpunten, evaluearre it de effektiviteit fan palizumab yn kombinaasje mei gemoterapy by perioperative resektabele stadium Ⅱ, ⅢA en ⅢB (N2) NSCLC-pasjinten. Yn ferliking mei allinich gemoterapy ferlingde pembrolizumab yn kombinaasje mei gemoterapy de mediane EFS mei 2,5 jier en fermindere it risiko op sykteprogression, weromkommen of dea mei 41%; KEYNOTE-671 wie ek de earste immunoterapy-stúdzje dy't in algemien oerlibjensfoardiel (OS) oantoande by resektabele NSCLC, mei in fermindering fan 28% yn it risiko op dea (HR, 0.72), in mylpeal yn neoadjuvante en adjuvante immunoterapy foar operabele NSCLC yn in ier stadium.
3. Allinnich adjuvante immunoterapy: Yn dizze modus krigen pasjinten gjin medisynbehanneling foar de operaasje, en immunodrugs waarden nei de operaasje brûkt om it weromkommen fan oerbleaune tumors te foarkommen, wat geskikt is foar pasjinten mei in heech risiko op weromkommen. De IMpower010-stúdzje evaluearre de effektiviteit fan postoperative adjuvante attilizumab versus optimale stypjende terapy by pasjinten mei folslein resekteare stadium IB oant IIIA (AJCC 7e edysje) NSCLC [3]. De resultaten lieten sjen dat adjunct-terapy mei attilizumab de syktefrije oerlibjenstiid (DFS) signifikant ferlingde by PD-L1-positive pasjinten yn stadium ⅱ oant ⅢA. Derneist evaluearre de KEYNOTE-091/PEARLS-stúdzje it effekt fan pembrolizumab as adjunct-terapy by folslein resekteare pasjinten mei stadium IB oant IIIA NSCLC [4]. Pabolizumab waard signifikant ferlingd yn 'e totale populaasje (HR, 0.76), mei in mediane DFS fan 53.6 moannen yn 'e Pabolizumab-groep en 42 moannen yn 'e placebogroep. Yn 'e subgroep fan pasjinten mei PD-L1 tumorproporsjeskoare (TPS) ≥50%, hoewol de DFS ferlingd wie yn 'e Pabolizumab-groep, wie it ferskil tusken de twa groepen net statistysk signifikant fanwegen de relatyf lytse stekproefgrutte, en wie in langere follow-up nedich om te befêstigjen.
Neffens oft immunoterapy wurdt kombinearre mei oare medisinen of terapeutyske maatregels en de kombinaasjemodus, kin it programma fan neoadjuvante immunoterapy en adjuvante immunoterapy wurde ferdield yn 'e folgjende trije haadmodi:
1. Ienkele immunoterapy: Dit type terapy omfettet stúdzjes lykas LCMC3 [5], IMpower010 [3], KEYNOTE-091/PEARLS [4], BR.31 [6], en ANVIL [7], karakterisearre troch it gebrûk fan ienkele immunoterapy-medisinen as (nije) adjuvante terapy.
2. Kombinaasje fan immunoterapy en gemoterapy: Sokke stúdzjes omfetsje KEYNOTE-671 [2], CheckMate 77T [8], AEGEAN [9], RATIONALE-315 [10], Neotorch [11], en IMpower030 [12]. Dizze stúdzjes seagen nei de effekten fan it kombinearjen fan immunoterapy en gemoterapy yn 'e perioperative perioade.
3. Kombinaasje fan immunoterapy mei oare behannelingmodi: (1) Kombinaasje mei oare immunodrugs: Bygelyks, cytotoxysk T-lymfocyt-assosjeare antigen 4 (CTLA-4) waard kombineare yn NEOSTAR-test [13], lymfocyt-aktivaasjegen 3 (LAG-3) antistof waard kombineare yn NEO-Predict-Lung-test [14], en T-sel immunoglobuline en ITIM-strukturen waarden kombineare yn 'e SKYSCRAPER 15-test. Undersyk lykas TIGIT-antistofkombinaasje [15] hawwe it anty-tumoreffekt fersterke troch de kombinaasje fan ymmúnmedisinen. (2) Kombineare mei radioterapy: bygelyks, duvaliumab kombineare mei stereotaktyske radioterapy (SBRT) is ûntworpen om it terapeutyske effekt fan iere NSCLC te ferbetterjen [16]; (3) Kombinaasje mei anti-angiogene medisinen: Bygelyks, de EAST ENERGY-stúdzje [17] ûndersocht it synergistyske effekt fan ramumab kombineare mei immunoterapy. De ûndersiik fan meardere immunoterapymodi lit sjen dat it tapassingsmeganisme fan immunoterapy yn 'e perioperative perioade noch net folslein begrepen is. Hoewol allinich immunoterapy positive resultaten hat sjen litten yn perioperative behanneling, hoopje ûndersikers de effektiviteit fan immunoterapy fierder te ferbetterjen troch it kombinearjen fan gemoterapy, strielingstherapy, antiangiogene terapy en oare ymmúnkontrôlepuntremmers lykas CTLA-4, LAG-3 en TIGIT.
Der is noch gjin konklúzje oer de optimale modus fan immunoterapy foar operabele iere NSCLC, benammen oft perioperative immunoterapy fergelike wurdt mei allinich neoadjuvante immunoterapy, en oft ekstra adjuvante immunoterapy wichtige ekstra effekten bringe kin, der is noch in gebrek oan direkte ferlykjende proefresultaten.
Forde et al. brûkten ferkennende propensity score weage analyze om it effekt fan randomisearre kontroleare proeven te simulearjen, en oanpasten de baseline demografy en syktekarakteristiken tusken ferskate stúdzjepopulaasjes om it betiizjende effekt fan dizze faktoaren te ferminderjen, wêrtroch't de resultaten fan CheckMate 816 [1] en CheckMate 77T [8] mear fergelykber waarden. De mediane folchtiid wie respektivelik 29,5 moannen (CheckMate 816) en 33,3 moannen (CheckMate 77T), wêrtroch't genôch folchtiid wie om EFS en oare wichtige effektiviteitsmaten te observearjen.
Yn 'e weage analyze wie de HR fan EFS 0.61 (95% CI, 0.39 oant 0.97), wat suggerearret in 39% leger risiko op weromkommen of dea yn 'e perioperative nabuliumab kombineare gemoterapygroep (CheckMate 77T-modus) yn ferliking mei de neoadjuvante nabuliumab kombineare gemoterapygroep (CheckMate 816). De perioperative nebuliuzumab plus gemoterapygroep liet in beskieden foardiel sjen by alle pasjinten yn it baseline-stadium, en it effekt wie mear útsprutsen by pasjinten mei minder as 1% tumor PD-L1-ekspresje (49% reduksje yn risiko op weromkommen of dea). Derneist, foar pasjinten dy't gjin pCR berikten, liet de perioperative nabuliumab kombineare gemoterapygroep in grutter foardiel fan EFS sjen (35% reduksje yn risiko op weromkommen of dea) as de neoadjuvante nabuliumab kombineare gemoterapygroep. Dizze resultaten suggerearje dat it perioperative immunoterapymodel foardieliger is as allinich it neoadjuvante immunoterapymodel, foaral by pasjinten mei lege PD-L1-ekspresje en tumorresten nei de earste behanneling.
Guon yndirekte fergelikingen (lykas meta-analyses) hawwe lykwols gjin signifikant ferskil yn oerlibjen sjen litten tusken neoadjuvante immunoterapy en perioperative immunoterapy [18]. In meta-analyse basearre op yndividuele pasjintgegevens fûn dat perioperative immunoterapy en neoadjuvante immunoterapy ferlykbere resultaten hiene op EFS yn sawol pCR- as net-PCR-subgroepen by pasjinten mei operabele NSCLC yn in ier stadium [19]. Derneist bliuwt de bydrage fan 'e adjuvante immunoterapyfaze, foaral nei't pasjinten pCR berikke, in kontroversjeel punt yn 'e klinyk.
Koartlyn hat de Oncology Drugs Advisory Committee fan 'e Amerikaanske Food and Drug Administration (FDA) dit probleem besprutsen, en beklamme dat de spesifike rol fan adjuvante immunoterapy noch ûndúdlik is [20]. Der waard besprutsen dat: (1) It is lestich om de effekten fan elke behannelingsfaze te ûnderskieden: om't it perioperative programma út twa fazen bestiet, neoadjuvant en adjuvant, is it lestich om de yndividuele bydrage fan elke faze oan it algemiene effekt te bepalen, wêrtroch it lestich is om te bepalen hokker faze kritysker is, of oft beide fazen tagelyk útfierd wurde moatte; (2) De mooglikheid fan oerbehanneling: as immunoterapy belutsen is by beide behannelingsfazen, kin it feroarsaakje dat pasjinten oerbehanneling krije en it risiko op side-effekten ferheegje; (3) Ferhege behannelingslêst: Ekstra behanneling yn 'e adjuvante behannelingsfaze kin liede ta in hegere behannelingslêst foar pasjinten, foaral as der ûnwissichheid is oer de bydrage oan 'e algemiene effektiviteit. Yn reaksje op it boppesteande debat binne, om in dúdlike konklúzje te lûken, stranger ûntworpen randomisearre kontroleare proeven nedich foar fierdere ferifikaasje yn 'e takomst.
Pleatsingstiid: 7 desimber 2024